Depuis 2012, la Suisse facture les prestations stationnaires selon le système SwissDRG. Mais que recouvre réellement cet acronyme « DRG » ? Voici un aperçu concis des diagnostics, des forfaits et des courbes de revenus.
Bien plus qu’un lit : le forfait par cas
Autrefois, la durée de séjour à l’hôpital déterminait la rémunération des prestations. prestations. Aujourd’hui, c’est la prestation qui est déterminante, et non plus la durée de séjour. Le système SwissDRG (Diagnosis Related Groups) regroupe les hospitalisations en groupes de cas homogènes sur les plans médical et économique. Appendicectomie ou chirurgie cardiaque : pour la facturation, ce sont des facteurs médicaux qui font foi, tels que le diagnostic principal (CIM-10), les interventions (codes CHOP), ainsi que l’âge, la durée de séjour, les complications et les comorbidités (CCL).
Chaque DRG est associé à un poids relatif (cost weight). Celui-ci reflète la charge moyenne de traitement à l’échelle nationale et est ajusté chaque année par SwissDRG SA. En multipliant ce poids par le tarif de base (baserate) négocié entre hôpitaux et assureurs, on obtient le montant facturé.
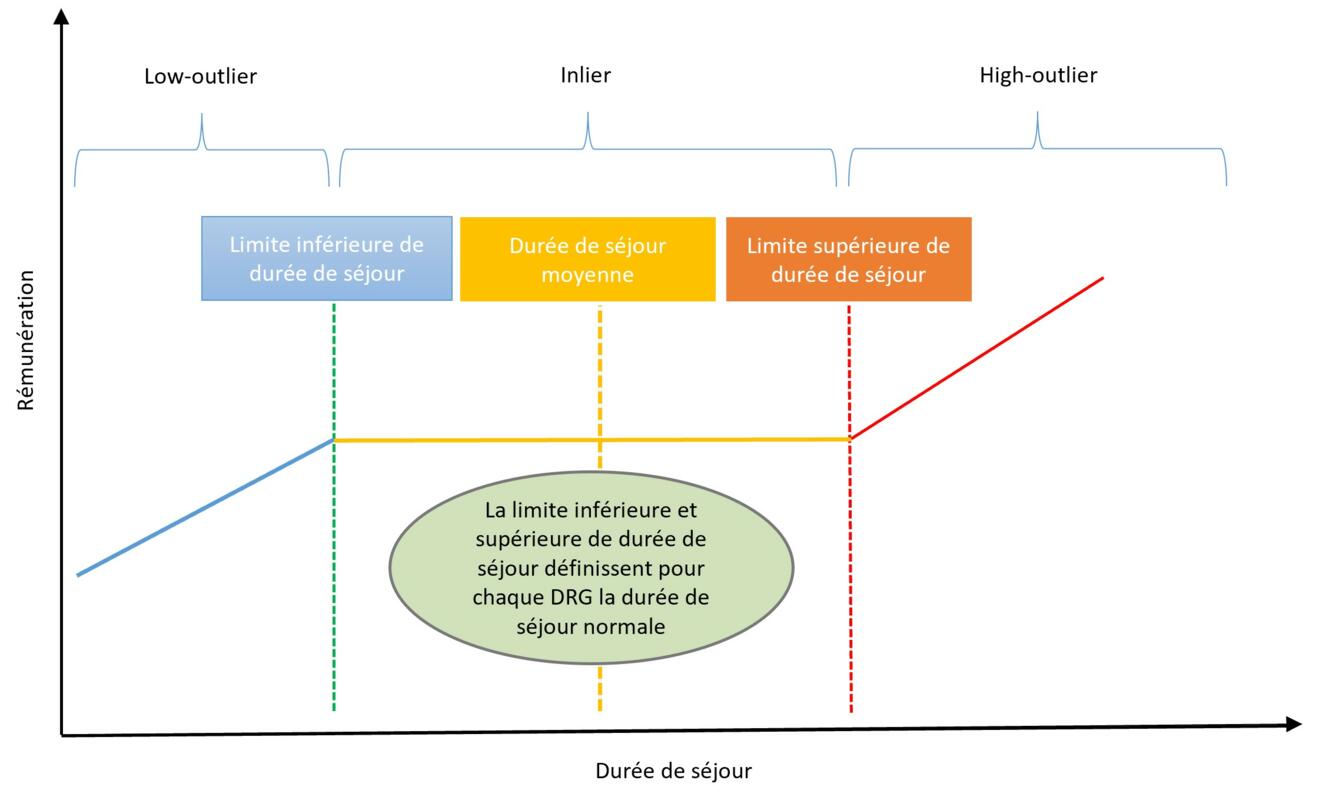
La courbe de revenus : le timing est décisif
La rémunération n’est toutefois pas un montant statique, mais suit une courbe spécifique qui crée des incitations à l’efficience tout en tenant compte des cas complexes :
Les «low-outliers» (réduction du cost-weight) : lorsque la durée de séjour est inférieure à la limite inférieure de durée de séjour (LIDS), des réductions s’appliquent. Dans cette phase, la rémunération de l’hôpital augmente avec chaque jour supplémentaire, jusqu’à atteindre le forfait complet au-delà de la LIDS.
Zone normale (plateau): entre la LIDS et la limite supérieure de durée de séjour (LSDS), le revenu reste constant. L’hôpital reçoit le forfait intégral, que la sortie du ou de la patiente intervienne au début ou à la fin de cet intervalle. Cette partie de la courbe récompense une organisation efficiente, car des jours supplémentaires n’y génèrent pas de recettes additionnelles tout en continuant à engendrer des coûts.
D’un point de vue médico-économique, une sortie avant d’atteindre la durée de séjour moyenne (DS m) est souvent particulièrement avantageuse : la rémunération correspond déjà au forfait complet, tandis que les coûts encourus jusque-là restent en général inférieurs à la moyenne calculée.
Les «high-outliers» (augmentation du cost-weight): lorsque la durée de séjour dépasse la LSDS, des suppléments journaliers s’appliquent. Cela permet de mieux couvrir les coûts supplémentaires liés aux cas complexes avec des durées de séjour exceptionnellement longues.
Conclusion : grâce au regroupement en DRG, SwissDRG rend les prestations hospitalières plus comparables et renforce la transparence.
La précision est payante : pourquoi la documentation n’est pas une fin en soi
Derrière chaque facturation stationnaire se trouve un logiciel de groupage spécialisé. Les spécialistes du codage alimentent cet algorithme avec les diagnostics (CIM-10), l’âge, le mode d’admission et de sortie, ainsi que les interventions spécifiques (codes CHOP) et certaines prestations supplémentaires. Résultat du logiciel : la DRG finale, qui constitue la base du montant facturé aux payeurs.
La spécificité prime sur la quantité
Dans le système SwissDRG, une règle prévaut : la pertinence l’emporte sur la quantité. Ce n’est pas le nombre de diagnostics qui détermine la rémunération, mais le surcroît de ressources démontrable qu’ils impliquent. C’est ici qu’interviennent les points CCL (Complication and Comorbidity Level), qui déterminent le degré global de sévérité (PCCL) d’un cas.
Un exemple concret illustre cette différence :
- Non spécifique : un « diabète sucré sans complications » (CIM E14.90) est généralement neutre en termes de CCL — le revenu reste inchangé.
- Précis : un « diabète de type 2 déséquilibré » (CIM E11.91) génère des points CCL en présence d’un surcroît de prise en charge documenté. Il peut faire basculer le cas dans une DRG mieux valorisée.
Conclusion pour la pratique : une documentation complète et précise n’est pas une contrainte administrative superflue, mais la condition préalable à une rémunération conforme aux prestations.
Quand le système atteint ses limites : la procédure de demande SwissDRG
Mais que se passe-t-il lorsque la documentation est irréprochable, le codage correct, et que malgré cela certains coûts ne sont systématiquement pas couverts ? C’est là que le système tarifaire montre ses limites. Conçu comme un « système apprenant », SwissDRG permet aux hôpitaux de demander des ajustements via la procédure officielle de demande auprès de SwissDRG SA.
Le succès fondé sur des preuves : exemple bernois
En collaboration avec la SSCV (Société suisse de chirurgie viscérale), le service de chirurgie et de médecine viscérales de l’Hôpital de l’Île à Berne a soumis, depuis l’introduction du système, plus de 100 demandes visant à améliorer la qualité du système. Avec un taux de mise en œuvre impressionnant de 63 %, il a été démontré que des sous-couvertures structurelles peuvent être corrigées — à condition qu’elles soient étayées par une argumentation solide et des données probantes.
Exemples pratiques : comment les demandes SwissDRG modifient concrètement la rémunération
1. Split PCCL dans la DRG H07 (cholécystectomie)
Dans la DRG H07, la thrombopénie induite par l’héparine de type II (HIT II) constituait initialement le seul critère de split permettant de basculer vers la DRG H07A, mieux valorisée. Cette complication étant rare en pratique clinique, de nombreuses évolutions complexes n’étaient pas adéquatement reflétées sur le plan tarifaire.
Des analyses ont montré que des complications nettement plus fréquentes — telles que le delirium, les fuites biliaires ou les prises en charge complexes en soins intermédiaires et en infectiologie qui en résultent — entraînent régulièrement des séjours prolongés et une consommation accrue de ressources, sans pour autant conduire à une revalorisation du cas.
Suite à une demande, la DRG H07 a été réévaluée et, au 1er janvier 2026, un split basé sur le PCCL a été introduit. Depuis lors, les cas complexes avec comorbidités pertinentes sont regroupés de manière plus différenciée et rémunérés de façon plus conforme aux ressources engagées.
2. Revalorisation des diagnostics à forte charge en soins dans la matrice CC
Parallèlement, en chirurgie viscérale, il est apparu qu’une charge en soins élevée ne corrélait souvent pas avec les critères des prises en charge complexes de soins (CHOP 99.C2.-) et restait ainsi non prise en compte sur le plan tarifaire. Cela concernait en particulier les patient·e·s présentant des infections sévères, une prise en charge complexe des plaies, des fistules entérocutanées, des parésies ou des plégies, ainsi que des atteintes neurologiques et cognitives.
Étant donné qu’une adaptation de la systématique CHOP nécessite du temps, il a été demandé d’examiner si des diagnostics typiquement associés à une forte charge en soins pouvaient être pris en compte comme diagnostics secondaires compliquants avec une pondération CCL plus élevée. Sur la base de données nationales de coûts, les valeurs CCL de plusieurs diagnostics — dont la septicémie, le delirium, la dysphagie, les déficits neurologiques et les fistules entérocutanées — ont ainsi été relevées dans de nombreuses DRG au 1er janvier 2024.
Ce que montrent ces exemples
Ces deux demandes illustrent que le système SwissDRG peut être développé de manière ciblée, notamment :
- par des adaptations structurelles de la logique de groupage (split PCCL)
- ou par la revalorisation de certains diagnostics dans la matrice CC
Ainsi, les retours fondés sur des données issues de la pratique clinique contribuent directement à une représentation plus adéquate de la complexité clinique et de la charge en soins dans le système tarifaire.