Seit 2012 rechnet die Schweiz stationäre Leistungen nach dem SwissDRG-System ab. Doch was steckt hinter dem Kürzel «DRG»? Ein kompakter Überblick über Diagnosen, Pauschalen und Ertragskurven.
Mehr als nur ein Bett: die Fallpauschale
Früher diktierte die Aufenthaltsdauer im Spital die Vergütung der Leistungen. Heute gilt: Leistung statt Liegedauer. SwissDRG (Diagnosis Related Groups) gruppiert Spitalaufenthalte in medizinisch sowie ökonomische homogene Fallgruppen. Ob Blinddarm oder Herz-OP – entscheidend für die Abrechnung sind medizinische Faktoren wie die Hauptdiagnose (ICD-10), Interventionen (CHOP-Codes) sowie Alter, Aufenthalt und Komplikationen sowie Komorbiditäten (CCL).
Jede DRG ist mit einem Kostengewicht (Cost Weight) hinterlegt. Dieses spiegelt den national durchschnittlichen Behandlungsaufwand wider und wird jährlich von der SwissDRG AG präzisiert. Multipliziert man dieses Gewicht mit der zwischen Spitälern und Versicherern verhandelten Baserate (dem Basispreis), erhält man den Rechnungsbetrag.
Die Ertragskurve: Timing ist alles
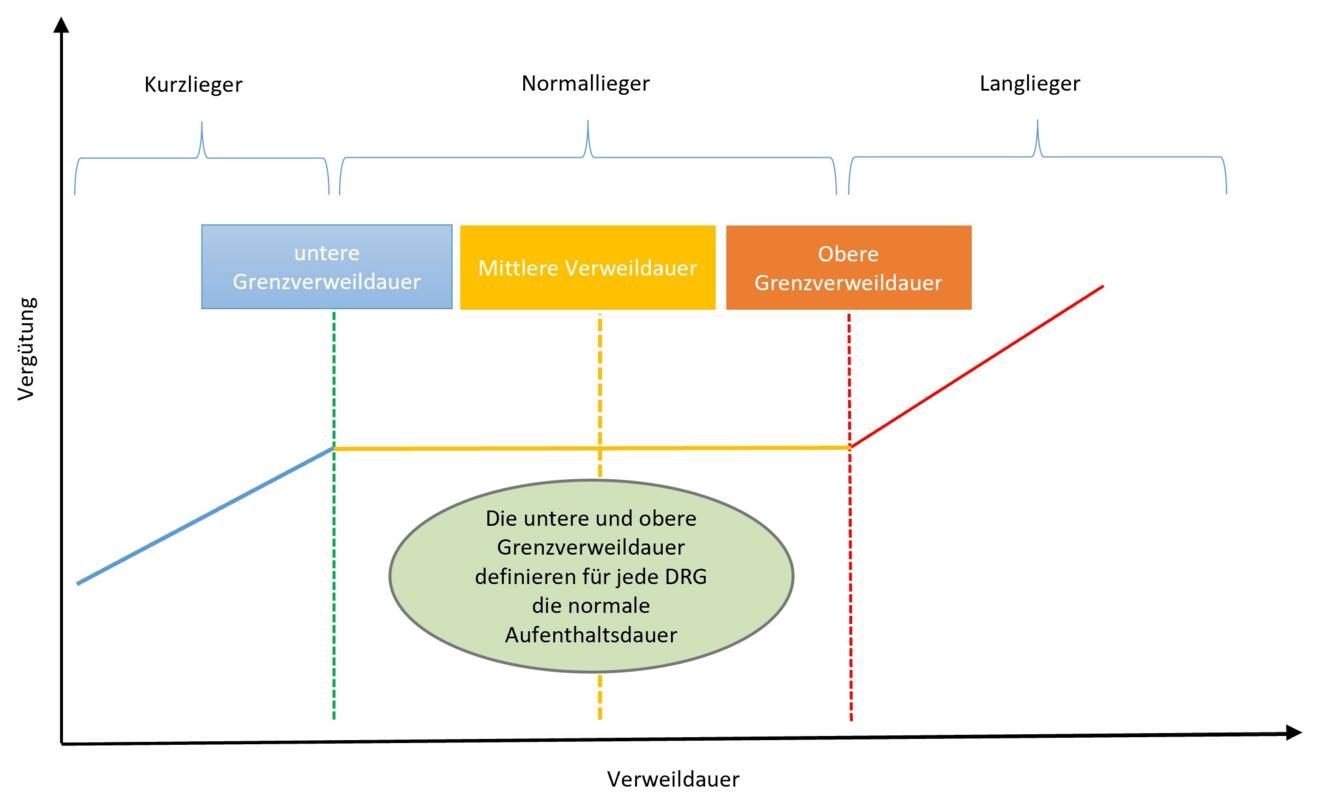
Die Vergütung ist jedoch keine statische Summe, sondern folgt einer spezifischen Kurve, die Anreize für Effizienz setzt, aber Härtefälle abfedert:
Die Kurzlieger (Abschlag): Wer die untere Grenzverweildauer (UGVD) unterschreitet, löst Abschläge aus. Hier steigt der Ertrag des Spitals mit jedem zusätzlichen Tag, bis die Pauschale oberhalb der UGVD erreicht ist.
Der Normalbereich (Plateau): Zwischen der UGVD und der oberen Grenzverweildauer (OGVD) bleibt der Ertrag konstant. Das Spital erhält die volle Pauschale – egal, ob die Patientin oder der Patient am Anfang oder am Ende dieser Bandbreite entlassen wird. Dieser Abschnitt der Kurve belohnt eine effiziente Organisation, da zusätzliche Tage hier keine zusätzlichen Erlöse generieren, aber weiterhin Kosten verursachen.
Aus betriebswirtschaftlicher Sicht ist eine Entlassung vor dem Erreichen der mittleren Verweildauer (MVD) häufig besonders vorteilhaft: Die Vergütung entspricht bereits der vollen Pauschale, während die bis dahin angefallenen Kosten in der Regel unter dem kalkulatorischen Durchschnitt liegen.
Die Langlieger (Zuschlag): Überschreitet ein Patient die obere Grenzverweildauer (OGVD), greifen zusätzliche Tagespauschalen. So wird sichergestellt, dass bei komplexen Fällen mit aussergewöhnlich langer Liegezeit die zusätzlichen Kosten besser abgegolten werden.
Fazit: Durch die Gruppierung in DRG macht SwissDRG Spitalleistungen vergleichbarer und fördert die Transparenz.
Präzision zahlt sich aus: warum Dokumentation kein Selbstzweck ist
Hinter jeder stationären Abrechnung steht eine spezialisierte Groupersoftware. Kodierfachkräfte füttern diesen Algorithmus mit Diagnosen (ICD-10), dem Alter, der Eintritts- und Austrittsart sowie spezifischen Eingriffen (CHOP-Codes) und spezifischen Zusatzleistungen. Das Ergebnis der Software: die finale DRG und damit Grundlage für den Rechnungsbetrag der Kostenträger.
Spezifität schlägt Allgemeinheit
Im SwissDRG-System gilt: Relevanz vor Masse. Nicht die Anzahl der Diagnosen entscheidet über die Vergütung, sondern deren nachweisbarer Mehraufwand. Hier kommen die CCL-Punkte (Complication and Comorbidity Level) ins Spiel. Diese bestimmen den Gesamtschweregrad (PCCL) eines Falles.
Ein praxisnahes Beispiel zeigt den Unterschied:
- Unspezifisch: Ein «Diabetes mellitus ohne Komplikationen» (ICD E14.90) ist meist CCL-neutral – der Erlös bleibt gleich.
- Präzise: Ein «entgleister Typ-2-Diabetes» (ICD E11.91) löst bei dokumentiertem Mehraufwand CCL-Punkte aus. Er kann den Fall in eine besser bewertete DRG heben.
Fazit für die Praxis: Eine vollständige und präzise Dokumentation ist keine lästige Bürokratie, sondern die Voraussetzung für eine leistungsgerechte Entschädigung.
Wenn das System hinkt: das SwissDRG-Antragsverfahren
Was aber, wenn die Dokumentation perfekt ist, die Kodierung stimmt und trotzdem systematisch Kosten nicht gedeckt sind? Dann stösst das Tarifsystem an seine Grenzen. Da SwissDRG als «lernendes System» konzipiert ist, können Spitäler über das offizielle Antragsverfahren der SwissDRG AG Korrekturen einfordern.
Erfolg durch Evidenz: Beispiel aus Bern
In Zusammenarbeit mit der SGVC (Schweizerische Gesellschaft für Viszeralchirurgie) hat die viszerale Chirurgie und Medizin des Inselspitals Bern seit Einführung des Systems über 100 Anträge zur Verbesserung der Systemgüte eingereicht. Mit einer beeindruckenden Umsetzungsquote von 63 % wurde bewiesen, dass strukturelle Unterdeckungen behoben werden können – sofern sie fachlich fundiert und datenbasiert belegt sind.
Praxisbeispiele: wie SwissDRG-Anträge die Vergütung konkret verändern
1. PCCL-Split in der DRG H07 (Cholezystektomie)
In der DRG H07 war ursprünglich die Heparin-induzierte Thrombozytopenie Typ II (HIT II) das einzige Splitkriterium für den Wechsel in die höher bewertete DRG H07A. Da diese Komplikation im klinischen Alltag selten auftritt, wurden viele komplexe Verläufe tariflich nicht adäquat abgebildet.
Analysen zeigten, dass deutlich häufigere Komplikationen – etwa Delir, Gallenleck oder daraus resultierende IMC- und infektiologische Komplexbehandlungen – regelmässig zu verlängerten Hospitalisationszeiten und erhöhtem Ressourcenverbrauch führen, ohne dass eine Aufwertung des Falls erfolgte.
Auf Antrag wurde die DRG H07 überprüft und per 1. Januar 2026 ein PCCL-basierter Split eingeführt. Seither werden komplexe Fälle mit relevanten Komorbiditäten differenzierter gruppiert und aufwandgerechter vergütet.
2. Aufwertung pflegerelevanter Diagnosen in der CC-Matrix
Parallel zeigte sich in der Viszeralchirurgie, dass ein hoher pflegerischer Aufwand häufig nicht mit den Kriterien der Pflege-Komplexbehandlung (CHOP 99.C2.-) korreliert und daher tariflich unberücksichtigt blieb. Dies betraf insbesondere Patientinnen und Patienten mit schweren Infektionen, komplexem Wundmanagement, enterokutanen Fisteln, Paresen- oder Plegien sowie neurologischen und kognitiven Einschränkungen.
Da eine Anpassung der CHOP-Systematik Zeit benötigt, wurde beantragt, zu prüfen, ob typische pflegeintensive Diagnosen als komplizierende Nebendiagnosen mit höherem CCL-Gewicht berücksichtigt werden sollten. Auf Basis nationaler Kostendaten wurden in der Folge die CCL-Werte mehrerer Diagnosen – darunter Sepsis, Delir, Dysphagie, neurologische Defizite und enterokutane Fisteln – in zahlreichen DRGs per 1. Januar 2024 angehoben.
Was diese Beispiele zeigen
Beide Anträge verdeutlichen, dass das SwissDRG-System gezielt weiterentwickelt werden kann. Unter anderem:
- über strukturelle Anpassungen der Gruppierungslogik (PCCL-Split)
- oder über die Neubewertung einzelner Diagnosen in der CC-Matrix
Damit leisten datenbasierte Rückmeldungen aus der Versorgungspraxis einen direkten Beitrag zu einer sachgerechteren Abbildung von klinischer Komplexität und Pflegeaufwand im Tarifsystem.